Estudante de Medicina Bianca
Leishmaniose Visceral e Cutânea: Clínica, Ciclo de Vida do Parasita
Quem acompanha o Blog Abc da Medicina reparou que estou postando uma série de doenças infecciosas aqui, são resuminhos que estou fazendo enquanto estudo e aproveito para compartilhar no blog. Hoje vou comentar um pouco sobre a Leishmaniose e suas duas formas clínicas principais, a Leishmaniose Visceral (também conhecida como Calazar) e a Leishmaniose Tegumentar (no Brasil, conhecida como Úlcera de Bauru). Para tanto, vou explicar um pouco dos aspectos epidemiológicos, do ciclo de vida do parasita agente e seu vetor transmissor, como é o quadro clínico e a Fisiopatologia da doença.
Epidemiologia da Leishmaniose
Trata-se de uma doença difundida pelo mundo e endêmica no Brasil, especialmente nas regiões nordeste, centro-oeste, Interior de São Paulo e norte-nordeste de Minas Gerais. A espécia de mosquito transmissor no Brasil é o Lutzomia longipalpis (mosquito palha). Há outras formas de transmissão, causadoras da apresentação Visceral da Leishmaniose, são elas: transfusão sanguínea, acidentes de laboratório, coinfecção com HIV (mais comum no Mediterrâneo pelo compartilhamento de agulhas por usuários de drogas). O período de incubação é de 10 dias a 3 anos, sendo a média por volta de 3 a 6 meses.
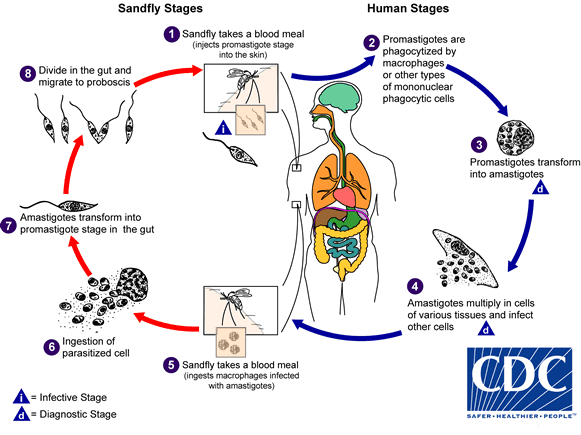
Ciclo de vida do Leishmania – Foto do CDC (Center for Disease Control)
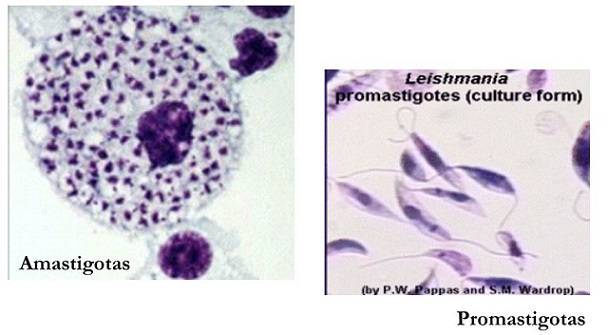
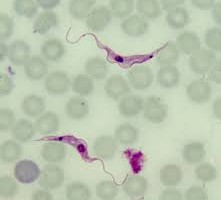
O mosquito palha fémea, da familia dos flebotomíneos, é o vetor transmissor do protozoário Leishmania chagasi para os hospedeiros, dentre eles destacam-se os cães e o homem. Através da picada, são inoculados parasitas na forma Promastigota os quais invadem os macrófagos. No ambiente intracelular, o parasita assume a forma amastigota (sem flagelo) e inicia uma replicação binária (assexuada). Quando as células rompem, são liberados promastigotas os quais podem jnfectar novos macrófagos ou inocular um mosquito palha, fechando o ciclo. No interior do mosquito palha, o Leishmania também realiza reprodução assexuada, alternando entre amastigota e promastigota.
Fisiopatologia e Aspectos Imunológicos do Hospedeiro
* Leishmaniose Visceral: como foi dito acima, os parasitas infectam apenas macrófagos – células do Sistema Retículo endotelial. Os Leshmanias apresentam proteínas específicas para penetração celular dentre elas a GP63 e a LPG.
Em pacientes oligossintomáticos ou assintomáticos verifica-se a seguinte resposta imune: resposta Th1 preservada (mediada por células) sendo caracterizada por ativação de linfócitos CD4 que liberam IL-12 a qual ativa os macrófagos. Eles por sua vez liberam Interferon gama e estimulam mais ainda os LCD4. Esse eixo permite uma resposta eficaz dos macrófagos que por fim conseguem destruir as Leishmanias intracelulares. Conjuntamente ocorre um pouco de resposta Th2 (mais Humoral), mas ela não é a parte mais importante da resposta imune.
Já em pacientes sintomáticos, nos quais há o acometimento do Sistema Reticulo endotelial, a resposta Th1 está reduzida, no chamado polo anérgico. A resposta Th2 acontece, porém sozinha não é eficiente no controle dessa doença: linfócitos CD4 ativam Th2, com liberação de IL-4 e IL-10 que estimulam os linfócitos B a responderem. Os LB estimulam a diferenciação de plasmócitos e produção de gamaglobulinas (anticorpos).
Nesse contexto de resposta Th2, continua havendo multiplicação desenfreada de parasitas no interior dos macrófagos do Sistema retículo endotelial, incluindo órgãos como o Baço, fígado e medula óssea. Como resultado disso, ocorre a hiperplasia reativa dos tecidos com a Hepatoesplenomegalia e a ocupação da medula óssea, levando à pancitopenia. Os macrófagos infectados liberam TNF alfa, um mediador de febre e processos consumptivos o que causa perda ponderal.
* Leishmaniose Tegumentar: a resposta imune mediada por células (CD8+ e CD4+), chamada de Resposta Th1 está relacionada ao controle da doença. Quando ocorre um balanço entre a resposta TH1 e a Th2, o indivíduo mata o parasita e fica com uma lesão localizada (úlcera) que regride.
Se a resposta de controle Th1 for muito exacerbada, o ataque citotóxico de fagocitose é tão intenso que acaba destruindo os tecidos, gerando acometimento Mucoso-cutâneo. Já se a resposta Th1 for fraca ou inexistente, a Th2 sozinha não é efetiva no controle da Leishmaniose, por isso há um acometimento difuso da pele do paciente.
Apresentação Clínica
A) Forma Clássica ou Calazar Clássico:
Período de incubação insidioso (mais ou menos 3 a 8 meses), com quadro de Febre, tosse seca, mal estar, astenia, sintomas intestinais. Há evolução para elevada perda ponderal, palidez cutânea, cabelos quebradiços, pancitopenia e hepatoesplenomegalia.
Importante fazer diagnóstico diferencial com febre tifóide, salmonelose septicêmica prolongada, esquistossomose hepatoesplenica, malária, neoplasias hematológicas (exemplo: Síndromes Mieloproliferativas crônicas).
A principal causa de morte em pacientes com Leishmaniose visceral é infecção secundária, pois o doente está imunossuprimido. Outra causa de mortalidade é a hemorragia decorrente da plaquetopenia e consumo dr fatores de coagulação
Como fazer o Diagnóstico etiológico?
- Exame parasitológico: exame direto, corado com Giemsa, de esfregaços sanguíneos. Sensível em menos de 30% dos casos;
- Exame direto de Aspirado de Medula óssea e mielocultura (em meio NNN) – apresenta maior sensibilidade;
- Mielograma;
- Sorologias: Elisa para anticorpos contra o Leishmania, pode ter muitos falsos positivos por conta da reatividade cruzada com outros parasitas: Tripanossoma cruzi, Micobacterium tuberculosis. Um resultado positivo deve ser confirmado com pesquisa parasitária.
- Reação intradérmica de Montenegro: verifica a hipersensibilidade tarde (resposta Th1), sendo negativa em indivíduos doentes. Mas são positivas para quem já teve contado, um bom exame para estudos epidemiológicos.
Há ainda exames gerais inespecíficos: hemograma (com anemia, leucopenia, plaquetopenia); Eletroforese de proteínas séricas (inversão da relação albumina-gamaglobulina com hipergamaglobulinemia); transaminases e bilirrubinas normais ou levemente aumentadas); ureia/creatinina podem aumentar com o comprometimento renal; hemocultura (para afastar infecções associadas, sobretudo nos neutropenicos febris)
O Tratamento consiste em: internação de pacientes graves, suporte nutricional, tratamento de infecções secundárias e da anemia; além de medicamentos específicos para o parasita (Antimoniais, Anfotericina B)
B) Forma Tegumentar:
Pode acometer apenas a pele ou se estender para acometimento mucoso. Apresenta-se com lesões ulceradas que podem evoluir para formas graves de destruição de pele, mucosa e cartilagens. As lesões começam como pápulas ou nódulos e evoluem para úlcerações com borda alta e cratera central, em geral são indolores.
No Brasil essa forma da Leishmaniose é comum no centro-oeste (Mato grosso do sul) e interior do Estado de São Paulo (Bauru, Araçatuba). O Diagnóstico é feito por exame direto de biópsia ou raspado da lesão de pele ou mucosa, usando a coloração de Giemsa.
Medidas de Prevenção e controle da Doença
- Vigilância de casos: detecção ativa e passiva de casos suspeitos de Leishmaniose, tratamento precoce, visando diminuição de fontes humanas do parasita.
- Detecção e eliminação de reservatórios infectados: o principal é o cão.
- Controle dos vetores flebotomíneos: com uso de inseticidas, por exemplo
Assuntos do Artigo
- Ciclo de vida dá leishmaniose
- Leishmaniose ciclo de vida
- ciclo biologico da leishmaniose
- leishmaniose ciclo
Comente Via FaceBook




quero deixar um elogio enorme, sou estudante da area da saude e esta me salvando